Demielinizzazione: sintomi iniziali, cause, cure e malattie demielinizzanti
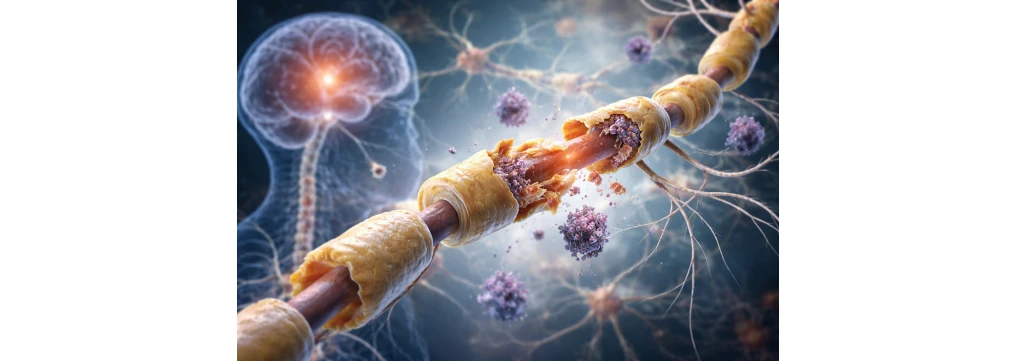
La demielinizzazione è un processo patologico in cui la mielina, cioè la guaina protettiva che riveste molte fibre nervose, si danneggia o si perde. Quando questa struttura viene compromessa, la trasmissione degli impulsi nervosi diventa più lenta, irregolare oppure si interrompe del tutto. È proprio per questo motivo che i sintomi possono essere molto diversi tra loro: in alcuni casi compaiono come un semplice formicolio, in altri come difficoltà motorie, visive o di equilibrio.
Capire i sintomi iniziali della demielinizzazione, sapere come si cura e comprendere cosa comporta la mancanza di mielina è fondamentale per riconoscere segnali che non andrebbero sottovalutati. In questo approfondimento vediamo in modo chiaro e completo tutto ciò che c’è da sapere, con un focus sulle principali malattie neurologiche demielinizzanti e sulle terapie oggi disponibili.
Che cos’è la demielinizzazione
La mielina funziona come l’isolante attorno a un cavo elettrico: protegge il nervo e permette ai segnali di viaggiare in modo rapido e preciso. Quando si verifica una perdita di mielina, il sistema nervoso non comunica più in modo efficiente. Questo può coinvolgere il sistema nervoso centrale (cervello e midollo spinale) oppure il sistema nervoso periferico (nervi che raggiungono arti e organi).
Le cause non sono tutte uguali. In alcune persone il meccanismo è autoimmune, cioè il sistema immunitario attacca per errore la mielina. In altri casi possono entrare in gioco infezioni, carenze nutrizionali, alterazioni metaboliche, tossicità farmacologiche o malattie rare. Per questo la demielinizzazione non è una diagnosi unica, ma un meccanismo di danno neurologico che può comparire in condizioni cliniche diverse.
Quali sono i sintomi iniziali della demielinizzazione?
I sintomi iniziali della demielinizzazione dipendono dall’area colpita, ma esistono segnali molto frequenti che meritano attenzione, soprattutto se persistono, ritornano a fasi o peggiorano nel tempo. Uno degli aspetti più insidiosi è che l’esordio può essere graduale e apparentemente sfumato: il paziente spesso descrive sensazioni “strane”, difficili da definire, che all’inizio possono sembrare banali.
Tra i primi sintomi più comuni rientrano:
- formicolio a mani, piedi, viso o arti;
- intorpidimento o riduzione della sensibilità;
- debolezza muscolare o facile affaticabilità di un arto;
- disturbi della vista, come visione offuscata, dolore o difficoltà a mettere a fuoco;
- problemi di equilibrio, instabilità o goffaggine nei movimenti;
- fatica intensa non proporzionata allo sforzo;
- rigidità, spasmi o sensazione di muscoli “tirati”;
- difficoltà di concentrazione o rallentamento cognitivo.
Un sintomo molto raccontato dai pazienti, soprattutto nelle fasi iniziali, è il formicolio persistente. Quando si presenta in modo ricorrente o associato ad altri segni neurologici, non andrebbe liquidato come semplice stanchezza o postura scorretta. Su questo tema può essere utile leggere anche l’approfondimento di Openfarma sul formicolio a mani e piedi e quando preoccuparsi, perché spiega bene quando un sintomo comune merita una valutazione più accurata.
Cosa comporta la mancanza di mielina?
La mancanza di mielina compromette la velocità e la qualità della conduzione nervosa. In pratica, il cervello invia un comando ma il nervo lo trasmette male, in ritardo o in modo incompleto. È per questo che la persona può avvertire sintomi molto diversi, che coinvolgono sensibilità, movimento, vista, coordinazione e perfino alcune funzioni cognitive o autonome.
Le principali conseguenze della perdita di mielina possono includere:
- alterazione della sensibilità, con formicolio, bruciore o anestesia parziale;
- riduzione della forza e difficoltà nei movimenti fini;
- peggior controllo motorio e problemi di deambulazione;
- disturbi visivi fino a episodi di neurite ottica;
- stanchezza neurologica marcata;
- dolore neuropatico o sensazioni anomale;
- problemi urinari o intestinali in alcuni quadri;
- danno neurologico più stabile se il processo infiammatorio o degenerativo prosegue nel tempo.
È importante capire che la perdita di mielina non ha sempre la stessa gravità. In alcune condizioni il danno può essere parzialmente reversibile, in altre può lasciare esiti più duraturi, soprattutto se oltre alla mielina viene colpito anche l’assone, cioè la parte “interna” della fibra nervosa. Ecco perché la diagnosi precoce fa davvero la differenza.
Come si cura la demielinizzazione?
La domanda corretta non è solo “come si cura la demielinizzazione?”, ma anche “qual è la causa della demielinizzazione?”. La terapia, infatti, cambia in base alla malattia che la provoca. Non esiste un unico trattamento valido per tutti, ma esiste un approccio clinico che in genere punta a tre obiettivi: ridurre l’infiammazione, limitare il danno neurologico e gestire i sintomi.
Le cure possono includere:
- corticosteroidi nelle fasi acute o nelle ricadute;
- immunoterapie o farmaci immunomodulanti nelle forme autoimmuni;
- plasmaferesi o immunoglobuline endovena in situazioni selezionate;
- riabilitazione neurologica, fisioterapia e terapia occupazionale;
- trattamento sintomatico per dolore, spasticità, fatica, disturbi urinari o difficoltà del cammino;
- correzione di carenze nutrizionali, quando presenti, come la vitamina B12.
In alcune situazioni la demielinizzazione non nasce da una malattia autoimmune primaria, ma da cause metaboliche o carenziali. Per esempio, la carenza di vitamina B12 può favorire neuropatie e alterazioni della mielina. Per questo, nei percorsi diagnostici seri, gli esami ematici hanno un ruolo importante. Sul piano divulgativo è utile anche l’articolo di Openfarma dedicato alla carenza di vitamina B12 e ai sintomi neurologici, che aiuta a comprendere perché alcune carenze non vadano sottovalutate.
Qual è il farmaco che può ripristinare la mielina?
Questa è una delle domande più frequenti, ma va affrontata con molta chiarezza: oggi non esiste un farmaco universalmente approvato che “ricostruisca” la mielina in modo diretto e definitivo in tutte le malattie demielinizzanti. Esistono però farmaci che possono ridurre l’attività della malattia, diminuire le ricadute, rallentare la progressione e creare condizioni più favorevoli per i processi naturali di riparazione.
In altre parole:
- alcune terapie controllano l’infiammazione autoimmune;
- altre limitano nuove lesioni;
- la ricerca sta studiando farmaci e strategie di remielinizzazione, ma il campo è ancora in evoluzione;
- nei casi dovuti a carenze o cause secondarie, il recupero dipende anche dalla correzione tempestiva del fattore scatenante.
Questo significa che promettere una “cura che fa tornare la mielina” in senso assoluto sarebbe scorretto. L’obiettivo realistico della medicina moderna è bloccare il danno, ridurre le recidive, preservare la funzione neurologica e favorire il recupero possibile.
In rete si trovano anche riferimenti a nutrienti o sostanze coinvolte nel metabolismo nervoso. Per esempio, Openfarma tratta il ruolo di alcuni composti legati al trofismo del sistema nervoso, come nella scheda su Princeps Perneuro Forte. Tuttavia è importante essere rigorosi: integratori e supporti nutrizionali non sostituiscono le terapie neurologiche e non possono essere presentati come cure della demielinizzazione senza indicazione medica.
Quali sono le malattie neurologiche demielinizzanti?
Le malattie neurologiche demielinizzanti sono un gruppo eterogeneo di patologie che colpiscono il rivestimento mielinico nel sistema nervoso centrale o periferico. Alcune sono relativamente note al grande pubblico, altre sono rare ma clinicamente molto importanti.
Tra le principali rientrano:
- Sclerosi multipla (SM) – la più conosciuta tra le forme demielinizzanti del sistema nervoso centrale;
- Neuromielite ottica spettro (NMOSD) – patologia autoimmune rara ma spesso più aggressiva, con coinvolgimento di nervo ottico e midollo spinale;
- MOGAD – malattia associata agli anticorpi anti-MOG, distinta dalla sclerosi multipla;
- Mielite trasversa – infiammazione del midollo che può avere base autoimmune, infettiva o post-infettiva;
- Encefalomielite acuta disseminata (ADEM) – più frequente in età pediatrica, spesso post-infettiva;
- Sindrome di Guillain-Barré – forma demielinizzante del sistema nervoso periferico, potenzialmente severa;
- Polineuropatia demielinizzante infiammatoria cronica (CIDP) – neuropatia autoimmune cronica periferica.
Non tutte queste malattie hanno la stessa evoluzione. Alcune si presentano con ricadute e remissioni, altre hanno un andamento più continuo, altre ancora possono comparire in modo acuto e richiedere un trattamento urgente. Proprio per questo l’inquadramento neurologico deve essere preciso e non basato su supposizioni o sintomi letti online.
Qual è la malattia autoimmune più pericolosa?
Parlare della malattia autoimmune più pericolosa in senso assoluto è riduttivo, perché la gravità dipende da molti fattori: organi colpiti, rapidità di diagnosi, risposta alle terapie, età del paziente, presenza di ricadute e complicanze. In neurologia, però, esistono condizioni autoimmuni che possono essere particolarmente aggressive se non riconosciute in tempo.
Tra quelle più temute dal punto di vista neurologico ci sono:
- neuromielite ottica spettro (NMOSD), che può causare attacchi severi con perdita visiva e paralisi;
- sindrome di Guillain-Barré, che nei casi gravi può evolvere rapidamente fino a compromettere la respirazione;
- encefaliti autoimmuni, che possono alterare coscienza, comportamento e funzioni neurologiche vitali;
- alcune vasculiti autoimmuni del sistema nervoso, in grado di provocare danni cerebrali importanti.
Più che cercare una classifica, è molto più utile capire un concetto: una malattia autoimmune diventa tanto più pericolosa quanto più tardi viene riconosciuta e trattata. Anche condizioni rare, quando diagnosticate presto, possono essere gestite molto meglio rispetto a patologie comuni trascurate per mesi.
In un contesto più ampio di malattie neurologiche autoimmuni rare, Openfarma ha pubblicato anche un approfondimento sulla sindrome della persona rigida, utile per comprendere come i disturbi autoimmuni del sistema nervoso possano manifestarsi in modi molto diversi tra loro.
Quando bisogna rivolgersi al medico
Alcuni sintomi neurologici richiedono una valutazione tempestiva, soprattutto se compaiono all’improvviso o peggiorano in pochi giorni. Non bisogna aspettare troppo in presenza di:
- perdita di forza a un braccio o una gamba;
- disturbi visivi nuovi o dolore oculare;
- formicolio persistente associato a debolezza o instabilità;
- difficoltà a camminare o perdita dell’equilibrio;
- ritenzione urinaria o alterazioni neurologiche improvvise;
- progressione rapida dei sintomi.
L’iter diagnostico può includere visita neurologica, risonanza magnetica, esami del sangue, potenziali evocati, puntura lombare e test immunologici specifici. Prima si arriva a una diagnosi corretta, maggiori sono le possibilità di proteggere la funzione neurologica e impostare terapie appropriate.
La demielinizzazione non è un semplice termine tecnico, ma un processo che può incidere profondamente sulla qualità della vita. I sintomi iniziali possono essere lievi o sfumati, ma non per questo irrilevanti: formicolio, debolezza, alterazioni visive, stanchezza anomala e problemi di equilibrio sono segnali che meritano attenzione, soprattutto se persistenti.
Capire cosa comporta la mancanza di mielina, conoscere le principali malattie neurologiche demielinizzanti e sapere che non esiste ancora un farmaco capace di ripristinare in modo universale la mielina aiuta a informarsi con realismo. Oggi la strategia più efficace resta una combinazione di diagnosi precoce, inquadramento specialistico e trattamento mirato sulla causa.
In ambito editoriale e divulgativo, il messaggio più corretto è semplice: non ignorare i sintomi neurologici ricorrenti e non affidarti a soluzioni generiche. Davanti a un sospetto di demielinizzazione, il riferimento giusto resta sempre il neurologo.
Demielinizzazione: significato
Il termine demielinizzazione indica il danneggiamento o la perdita della mielina, cioè la guaina protettiva che riveste molte fibre nervose. La mielina svolge una funzione essenziale: permette all’impulso nervoso di viaggiare in modo rapido ed efficiente lungo i nervi. Quando questa guaina si altera, la trasmissione del segnale rallenta oppure si interrompe, e possono comparire sintomi neurologici anche molto diversi tra loro.
In altre parole, la mielina funziona come un rivestimento isolante. Se questo rivestimento si danneggia, il nervo non comunica più in maniera ottimale con cervello, midollo spinale, occhi, muscoli o altri distretti corporei. Da qui deriva l’eterogeneità dei sintomi: una demielinizzazione non si presenta sempre allo stesso modo e non ha sempre la stessa gravità.
La parola demielinizzazione in inglese si traduce con demyelination. Nei referti internazionali o nella letteratura scientifica si possono trovare anche espressioni come demyelinating disease, demyelinating lesions o white matter lesions in alcuni contesti radiologici o neurologici.
Demielinizzazione sintomi: come può manifestarsi
I sintomi della demielinizzazione dipendono soprattutto da dove si trova il danno, da quanto è esteso e dalla rapidità con cui si sviluppa. Quando la mielina si altera nel cervello, nel midollo spinale o nei nervi periferici, il quadro clinico può cambiare sensibilmente da persona a persona.
Tra i sintomi più frequenti segnalati in presenza di processi demielinizzanti troviamo:
- formicolii o parestesie agli arti;
- intorpidimento o riduzione della sensibilità;
- debolezza muscolare o difficoltà nel movimento;
- problemi di equilibrio e instabilità nel cammino;
- disturbi visivi, visione offuscata o dolore oculare;
- stanchezza intensa e persistente;
- difficoltà cognitive, di concentrazione o memoria;
- dolore neuropatico o sensazioni anomale;
- disturbi urinari o intestinali nei casi che coinvolgono specifiche vie nervose.
Un aspetto importante da comprendere è che questi sintomi non indicano automaticamente una malattia specifica. Possono infatti comparire in condizioni diverse, e per questo la valutazione clinica deve sempre essere affidata a un medico, preferibilmente a uno specialista in neurologia. La sola presenza di formicolii o stanchezza, per esempio, non basta per parlare di demielinizzazione.
Demielinizzazione testa: cosa significa quando riguarda il cervello
Quando si parla di demielinizzazione della testa, in linguaggio comune ci si riferisce quasi sempre a un interessamento del cervello, spesso rilevato tramite risonanza magnetica encefalica. In questi casi si possono osservare lesioni della sostanza bianca, aree in cui la mielina appare alterata o danneggiata.
Il coinvolgimento cerebrale può associarsi a sintomi come:
- visione doppia o annebbiata;
- vertigini o difficoltà di coordinazione;
- disturbi dell’attenzione e della memoria;
- debolezza di un arto o di un lato del corpo;
- alterazioni della sensibilità del volto o degli arti.
È fondamentale però non confondere ogni lesione cerebrale con una demielinizzazione clinicamente rilevante. Alcune alterazioni della sostanza bianca possono avere cause vascolari, infiammatorie, autoimmuni, metaboliche o carenziali. Per questo il referto va sempre interpretato insieme a storia clinica, sintomi, visita neurologica ed eventuali esami aggiuntivi.
Demielinizzazione cause: perché la mielina si danneggia
Le cause della demielinizzazione non sono uniche. Esistono infatti diverse condizioni in grado di colpire la mielina, sia nel sistema nervoso centrale sia nel sistema nervoso periferico. In alcuni casi il meccanismo è autoimmune, in altri infiammatorio, infettivo, metabolico o legato a carenze nutrizionali.
Le principali cause o condizioni associate includono:
- malattie autoimmuni, come la sclerosi multipla;
- neuromielite ottica e altri disturbi infiammatori del sistema nervoso;
- mielite trasversa;
- alcune neuropatie demielinizzanti periferiche;
- infezioni o processi post-infettivi in specifici contesti clinici;
- carenze nutrizionali, soprattutto se severe e prolungate;
- deficit di vitamina B12, da valutare in presenza di sintomi neurologici compatibili;
- cause tossiche o metaboliche, meno frequenti ma possibili.
Sul piano pratico, quando il medico valuta una sospetta demielinizzazione, non cerca soltanto “una lesione”, ma prova a capire perché quella lesione si sia formata, se sia attiva, se sia recente, se riguardi il cervello, il midollo spinale o i nervi periferici, e se ci siano elementi che indirizzano verso una malattia specifica.
In alcuni percorsi clinici può essere utile approfondire anche eventuali carenze vitaminiche. Su questo tema può essere pertinente leggere l’approfondimento di Openfarma sulla carenza di vitamina B12 e sintomi neurologici, soprattutto quando il quadro comprende stanchezza, formicolii o alterazioni della sensibilità.
Demielinizzazione conseguenze: cosa può comportare nel tempo
Le conseguenze della demielinizzazione possono essere molto variabili. In alcuni casi il danno è limitato, transitorio o parzialmente reversibile; in altri può determinare una riduzione più significativa della funzionalità neurologica. Tutto dipende dalla causa, dalla tempestività della diagnosi, dalla sede del danno e dalla risposta alle terapie.
Le possibili conseguenze comprendono:
- persistenza di disturbi sensitivi come formicolii o ipoestesia;
- debolezza muscolare o riduzione della forza;
- difficoltà nella deambulazione e nella coordinazione;
- problemi visivi talvolta recidivanti;
- affaticamento cronico con impatto sulla qualità di vita;
- disturbi cognitivi più o meno marcati;
- limitazioni funzionali nelle attività quotidiane.
È utile chiarire un punto decisivo: demielinizzazione non significa automaticamente disabilità grave. Esistono forme lievi, forme controllabili con terapia e situazioni in cui il recupero è buono. Al tempo stesso, sottovalutare sintomi neurologici persistenti è un errore, perché un inquadramento precoce può migliorare gestione clinica e prognosi.
Demielinizzazione cura: esiste una terapia?
Quando si cerca online “demielinizzazione cura”, si immagina spesso una terapia unica e valida per tutti. In realtà non esiste una cura universale per ogni forma di demielinizzazione, perché il trattamento dipende dalla causa sottostante. La gestione terapeutica è quindi personalizzata e può includere strategie diverse.
In generale, il trattamento può prevedere:
- terapie mirate alla malattia di base, se è stata identificata;
- farmaci antinfiammatori o immunomodulanti in condizioni selezionate;
- corticosteroidi nelle fasi acute di alcune patologie demielinizzanti;
- riabilitazione neurologica per migliorare forza, equilibrio e autonomia;
- trattamento dei sintomi, ad esempio per dolore, spasticità o fatica;
- correzione di eventuali carenze, come il deficit di vitamina B12 quando presente.
Dal punto di vista informativo, è importante evitare semplificazioni: nessuna vitamina o integratore sostituisce una diagnosi neurologica e una terapia specialistica. Tuttavia, in alcuni percorsi clinici il medico può ritenere utile valutare lo stato nutrizionale e alcuni micronutrienti. Su Openfarma puoi approfondire il tema leggendo l’articolo dedicato a vitamina D, alimentazione e valutazioni nella sclerosi multipla e quello su benefici e ruolo della vitamina D.
Demielinizzazione esami sangue: servono davvero?
Una delle ricerche più frequenti è “demielinizzazione esami sangue”. La risposta corretta è che gli esami del sangue possono essere utili, ma da soli non bastano a diagnosticare una demielinizzazione. Servono soprattutto per escludere o identificare cause associate, condizioni infiammatorie, autoimmuni, carenziali o metaboliche.
In base al caso clinico, il medico può richiedere:
- emocromo e indici generali di infiammazione;
- vitamina B12 e folati;
- vitamina D in alcuni contesti clinici;
- funzionalità tiroidea;
- autoanticorpi se si sospetta una base autoimmune;
- altri esami metabolici o infettivologici in base ai sintomi.
Gli accertamenti decisivi, però, spesso includono soprattutto:
- visita neurologica approfondita;
- risonanza magnetica di encefalo e/o midollo;
- potenziali evocati in casi selezionati;
- puntura lombare con esame del liquor, quando indicata.
Proprio perché alcune carenze possono imitare o aggravare sintomi neurologici, può essere utile leggere anche l’approfondimento Openfarma su integrazione naturale e benessere del sistema nervoso, sempre ricordando che l’integrazione va valutata nel contesto clinico reale e non in autonomia.
Quando preoccuparsi davvero
Alcuni segnali meritano una valutazione medica rapida, soprattutto se compaiono in modo improvviso, persistono o tendono a peggiorare. Tra questi rientrano:
- perdita di forza a un arto o a un lato del corpo;
- alterazioni della vista improvvise;
- formicolii persistenti o perdita di sensibilità;
- difficoltà a camminare o a mantenere l’equilibrio;
- disturbi urinari neurologici associati ad altri sintomi;
- peggioramento progressivo di funzioni motorie o cognitive.
In presenza di questi sintomi, il comportamento corretto non è cercare una diagnosi fai-da-te online, ma rivolgersi al medico curante o a uno specialista. La tempestività, in neurologia, può fare una grande differenza.
Domande frequenti sulla demielinizzazione
La demielinizzazione è sempre sclerosi multipla?
No. La sclerosi multipla è una delle cause più note di demielinizzazione, ma non è l’unica. Esistono altre condizioni infiammatorie, autoimmuni, periferiche, carenziali o metaboliche che possono essere coinvolte.
La demielinizzazione si vede nella risonanza?
Spesso sì, soprattutto quando interessa encefalo o midollo spinale. Tuttavia il referto radiologico non va mai interpretato da solo: serve sempre il collegamento con quadro clinico e visita neurologica.
Gli esami del sangue possono confermarla?
No, non da soli. Gli esami ematici aiutano a cercare cause associate o diagnosi alternative, ma la conferma richiede generalmente valutazione specialistica e indagini strumentali.
La demielinizzazione guarisce?
Dipende dalla causa. In alcune situazioni si può avere un recupero parziale o importante, in altre è necessario un monitoraggio continuativo e una terapia di lungo periodo. La prognosi varia da caso a caso.
La demielinizzazione è un processo che interessa la mielina, la guaina che protegge molte fibre nervose e consente la corretta trasmissione degli impulsi. Comprenderne il significato, riconoscere i sintomi, valutare le cause, conoscere le possibili conseguenze e sapere quali esami siano davvero utili è il primo passo per affrontare il problema in modo consapevole.
La parola chiave, in questi casi, è sempre la stessa: inquadramento clinico. Non esiste una risposta unica valida per tutti, e proprio per questo è fondamentale evitare scorciatoie. Un referto sospetto va interpretato con metodo, competenza e visione d’insieme. Solo così è possibile capire se si tratta di un reperto da monitorare, di una condizione reversibile o di una malattia che richiede un percorso terapeutico specifico.
Approfondimenti utili da consultare
Quando si affronta il tema della demielinizzazione, è spesso utile allargare lo sguardo anche ad altri aspetti che possono entrare in gioco nella comparsa dei sintomi neurologici o nella loro valutazione iniziale. Ad esempio, una carenza di vitamina B12 con sintomi neurologici può manifestarsi con segnali che meritano attenzione, soprattutto quando compaiono formicolii persistenti, debolezza, difficoltà di concentrazione o alterazioni della sensibilità.
Tra i disturbi che più spesso portano una persona a cercare risposte c’è il formicolio. Per questo può risultare utile leggere anche un approfondimento dedicato al formicolio a mani e piedi, alle possibili cause e a quando preoccuparsi, così da avere un quadro più ampio dei segnali che, se persistono, vanno sempre discussi con il medico.
In molti casi il benessere del sistema nervoso viene messo in relazione anche all’equilibrio di alcuni micronutrienti. Un approfondimento come quale magnesio scegliere per nervi infiammati e neuropatia periferica aiuta a comprendere meglio perché il magnesio sia così spesso citato quando si parla di funzione nervosa, tensione muscolare e comfort quotidiano.
Un altro elemento che spesso accompagna i disturbi neurologici è la sensazione di stanchezza persistente. In questo contesto può essere interessante consultare la guida su integratori per la stanchezza e il cambio di stagione, utile per capire come alcune carenze o condizioni generali possano contribuire a un senso di spossatezza che talvolta si sovrappone ad altri sintomi.
Restando sul tema della fatica fisica e mentale, è utile distinguere una semplice stanchezza passeggera da una situazione più strutturata. L’articolo su spossatezza, significato, sintomi, cause e rimedi offre una panoramica chiara sui fattori da tenere presenti quando la sensazione di esaurimento non si risolve facilmente o tende a ripresentarsi nel tempo.
Anche la vitamina D viene spesso chiamata in causa nei percorsi di benessere generale e di supporto all’organismo. Per chi desidera approfondire questo aspetto in modo semplice ma completo, può essere utile leggere la pagina dedicata ai benefici della vitamina D, così da contestualizzare meglio il suo ruolo all’interno di una valutazione complessiva dello stato di salute.
Quando si parla di nervi, infiammazione e protezione cellulare, un altro tema spesso richiamato è quello degli acidi grassi essenziali. In questa prospettiva può offrire uno spunto interessante anche l’approfondimento su Omega 3, infiammazione e supporto della funzione neurologica, inserito in un contesto informativo più ampio dedicato a patologie rare e salute neurologica.
Per chi desidera capire meglio come vengono descritti alcuni quadri neurologici più complessi, può essere utile consultare anche l’articolo sulla sindrome della persona rigida, che aiuta a cogliere quanto sia importante distinguere sintomi simili tra loro prima di arrivare a conclusioni affrettate.
Sul versante del sostegno nutrizionale e metabolico, un ulteriore approfondimento utile è quello dedicato a micronutrienti, vitamine del gruppo B e supporto per i nervi, particolarmente interessante per chi vuole comprendere meglio come alcuni nutrienti vengano comunemente associati alla fisiologica funzione neuronale.
Infine, quando l’attenzione si concentra sul benessere del nervo e sul metabolismo cellulare, può risultare coerente leggere anche il contenuto relativo a acido alfa-lipoico, levocarnitina e normale funzionamento dei nervi, un approfondimento che si inserisce bene in un percorso informativo dedicato a energia, trasmissione nervosa e supporto dell’organismo.



-298x238.jpg)



